¿Por qué ha cobrado más importancia la resistencia a los antibióticos en los últimos años?
Se debe a un fenómeno multifactorial. Era una cuestión de tiempo, en nuestro laboratorio llevamos luchando contra la resistencia a antibióticos desde hace más de diez años. El uso, el abuso y el mal uso de los antibióticos tanto en medicina humana como en medicina veterinaria durante las últimas décadas ha propiciado el rápido ascenso de los niveles de resistencia así como la aparición de nuevos mecanismos y de bacterias multiresistentes que incluso llegan a serlo frente a todos los antibióticos conocidos. De la misma forma y por una serie de circunstancias, en las últimas décadas la industria no ha centrado su esfuerzo en buscar nuevos antibióticos.

Este fenómeno causa al año más de 25.000 muertes en la UE y unos costes aproximados de 1,5 billones de euros. Ya en 2014 fue identificado como uno de las principales amenazas para la salud mundial, y en septiembre de 2016, la ONU declaró por unanimidad la resistencia como una de las principales alarmas sanitarias del mundo.
¿Cuál es la responsabilidad de la producción animal?
La responsabilidad del sector de producción animal es difícil de cuantificar exactamente. Lo que sí sabemos, es que los antibióticos siempre seleccionan bacterias resistentes a ellos. Siguiendo este axioma, la reducción de los antibióticos es la vía a seguir para retrasar la resistencia a los mismos. Eso estamos haciendo en España y Europa, tanto en medicina humana como en medicina veterinaria. La época de buscar culpables terminó dando paso al momento de la lucha conjunta entre todos los agentes implicados en la utilización de antibióticos. El mundo de la producción animal se debe comprometer a reducir el uso de antibióticos, a usarlos de manera más eficiente y a fomentar las prácticas que mejoren la salud y el bienestar de los animales así como a mejorar los niveles de bioseguridad de las explotaciones.
¿Es posible la transmisión de resistencias a antibióticos desde los animales a los humanos y viceversa?
Por supuesto y por eso la importancia de realizar una lucha conjunta. Solamente reduciendo el uso de antibióticos, reducimos el riesgo. En Abril del 2017 publicamos un artículo en el que describimos por primera vez en el mundo la presencia de un patógeno humano que se ha adaptado a vivir en perros y que es resistente a Tigeciclina un antibiótico de último recurso en medicina humana no usado en veterinaria. Esto resalta la importancia de la lucha en común ya que la practica veterinaria en animales de producción y animales de compañía afecta de manera indirecta a la medicina humana y del mismo modo, la práctica médica afecta a los animales. En necesario resaltar que los seres humanos somos responsables tanto del buen uso de los antibióticos cuando los recetamos y cuando nos los recetan, siendo los animales dependientes de nuestras decisiones.
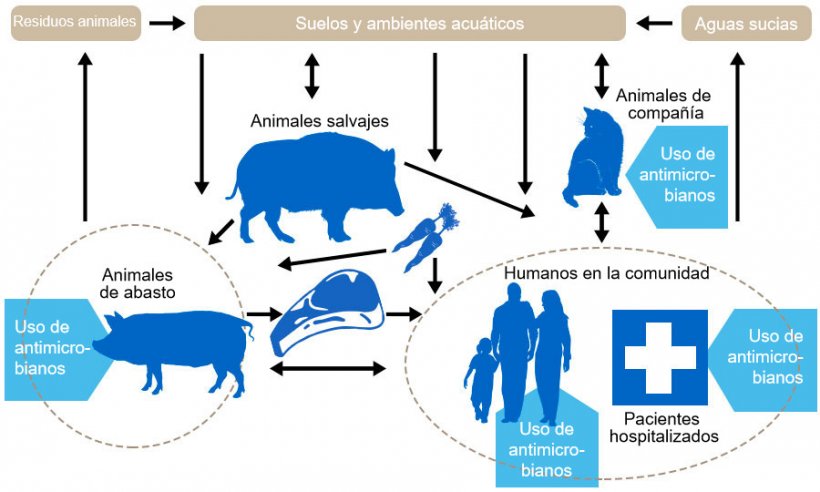
¿Puede contener la carne resistencias aún sin tener residuos de antibióticos?
La mayoría de los alimentos no son estériles y, por tanto, contienen bacterias con ADN, que puede codificar para genes de resistencia a antibióticos. En el caso de la carne, dependerá de las posibles manipulaciones que puedan tener lugar a lo largo de la cadena de producción, siempre teniendo en cuenta el factor de riesgo que aportan los posibles altos niveles de resistencia presentes en las explotaciones. En cuanto a la cuantificación, estamos trabajando en ello en estos momentos, dentro del proyecto EFFORT estamos analizando muestras de carne de diferentes orígenes para estudiar los niveles de bacterias y genes de resistencia que contienen. Esto nos aportará la información necesaria para estimar la posible presencia de genes de resistencia en los alimentos.
¿Cuál es la probabilidad de que se trasmitan al hombre?

Todavía necesitamos profundizar e investigar más para conocer más datos que nos permitan determinar los niveles de transmisión. Dependerá en gran medida de casos específicos y de la susceptibilidad de cada individuo. También dependerá del microorganismo que porte los determinantes de resistencia, su virulencia o su capacidad colonizadora y de adaptación.
¿Es posible que el uso en animales de antibióticos no usados en medicina humana también favorezca las resistencias a antibióticas en patógenos humanos y viceversa?
Depende de cada caso. En el caso de la enrofloxacina, por ejemplo, sin duda: las bacterias resistentes a enrofloxacina son, además, resistentes a las fluoroquinolonas de uso humano, como la ciprofloxacina o la levofloxacina, ampliamente utilizados en medicina humana para tratar infecciones urinarias o respiratorias complejas. A pesar de que existe un gran número de antibióticos en el mercado, estos se clasifican dentro de un número pequeño de familias que comparten entre otras cosas la estructura principal y el mecanismo de acción. Los genes de resistencia a antibióticos de la misma manera se agrupan en conjuntos de resistencia frente a las diferentes familias, es frecuente que un solo gen proporcione resistencia frente a un gran número de antibióticos pertenecientes a la misma familia. Por ejemplo las cefalosporinas de tercera generación utilizadas en ambientes hospitalarios favorecen las resistencias frente a otros miembros de la familia de los Betalactámicos como son la Amoxicilina o la Penicilina utilizados frecuentemente en medicina veterinaria. Del mismo modo el uso de Enrofloxacina, una fluoroquinolona, en cerdos favorece el aumento de resistencias frente a Ciprofloxacina
¿Cómo se puede disminuir la resistencia a los antibióticos?
El Plan Estratégico de AEMPS (Agencia Española de medicamentos y productos sanitarios) refleja claramente los 6 pilares principales para luchar frente a la resistencia a antibióticos:
- Debemos conocer el nivel de consumo de antibióticos.
- Transparencia ante todo.
- Debemos conocer el estado de las resistencias que tenemos.
- La Investigación es esencial para abrir nuevas vías de lucha contra la resistencia.
- Debemos potenciar las medidas alternativas al uso de antibióticos, claramente mejorando el manejo en las explotaciones.
- Por último la formación de los profesionales, así como de la sociedad, es clave para que, entre todos, podamos hacer frente a esta gran pandemia.
En España ha habido un giro fundamental en la apreciación del problema, y ahora somos unos de los países donde más y mejores medidas se están tomando para reducir las resistencias a los antibióticos. Con un sector tan profesional como el que tenemos, no tengo duda de que pronto seremos un país con valores de consumo y resistencia cercanos a la media europea.



